Como tratar a osteoporose?
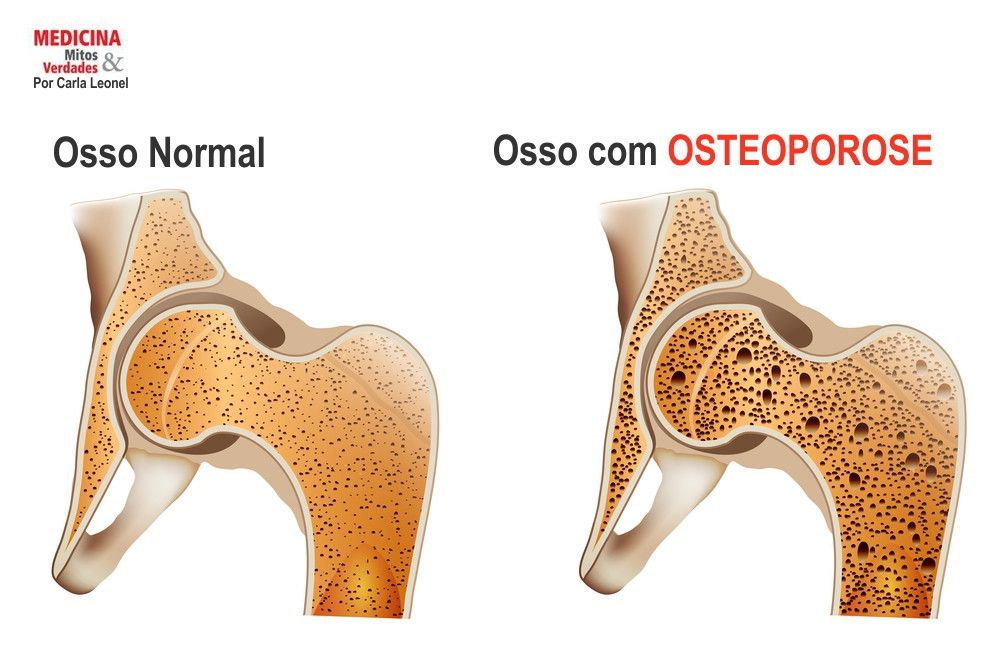
De acordo com a Organização Mundial de Saúde (OMS), no mundo, 13% a 18% das mulheres, e 3% a 6% dos homens acima de 50 anos, sofrem com a osteoporose. Estima-se que a doença afete 75 milhões de pessoas na Europa, Estados Unidos e Japão, segundo a IOF (International Osteoporosis Foundation ). No Canadá são 1, 4 milhão e na Austrália 2, 2 milhões de pessoas. A osteoporose faz parte do processo natural de envelhecimento e caracteriza-se pela diminuição substancial da massa óssea que enfraquece ou/e desgasta os ossos, tornando-os ocos, finos e sujeitos à fraturas. É uma doença silenciosa mas que se forem tomadas medidas preventivas ao longo da vida, pode evitar o seu desenvolvimento.
Entenda um pouco sobre essa doença que atinge 10 milhões de brasileiros. A seguir a entrevista com Prof. Dr. Cristiano Zerbini, coordenador do núcleo avançado de reumatologia do Hospital Sírio-Libanês e autor do capítulo de reumatologia do livro MEDICINA, MITOS E VERDADES (Carla Leonel).
CONVERSANDO SOBRE A OSTEOPOROSE
E o que é osteoporose e por que atinge mais as mulheres?
Osteoporose é uma doença que enfraquece os ossos e pode provocar fratura. A osteoporose aparece quando a formação do osso não é adequada, ou quando o desgaste do osso é excessivo, ou quando ocorrem as duas coisas ao mesmo tempo. A causa mais frequente da osteoporose é a diminuição dos hormônios sexuais nas mulheres, principalmente após a menopausa.
No entanto é importante sabe que:
• Osteoporose não é uma parte inevitável da menopausa, ou seja, nem todas as mulheres que estão na menopausa têm osteoporose;
• Osteoporose é, algumas vezes, chamada de “O Ladrão Silencioso”, porque pode progredir durante anos sem sintomas, diminuindo a força dos ossos, até que ocorra a fratura;
• Mulheres jovens e homens também podem ser vítimas da osteoporose.
Quais os principais fatores de riscos que aumentam as chances para desenvolver a osteoporose?
• Estar na menopausa ;
• Ser alta e magra ou ter a estrutura do corpo delicada;
• Ter uma história familiar de fraturas ósseas, principalmente na mãe;
• Ter tido a menopausa antes dos 45 anos, mesmo sendo natural ou após remoção cirúrgica dos ovários ;
• Idade avançada;
• Dieta pobre em cálcio;
•Doenças que interferem na absorção de cálcio, como a doença celíaca (alergia ao glúten);
• Não praticar exercícios;
• Mulheres da raça branca ou asiática;
• Fumantes;
• Bebida alcoólica excessiva;
• Usar por tempo prolongado alguns remédios, tais como cortisona e seus derivados ;
• Alguns medicamentos usados para tratar convulsões ;
• Alguns remédios anticâncer e hormônios da tireoide em excesso.
Que exames detectam a osteoporose?
Os exames radiológicos não podem diagnosticar a osteoporose até que 30% de osso já tenha sido perdido. O melhor exame para se fazer, antes que uma fratura ocorra e se consiga o diagnóstico precoce, chama-se densitometria óssea. Este exame é simples, indolor e seu resultado nos diz quanto temos de osso nos locais do esqueleto onde as fraturas por osteoporose são mais comuns (coluna e fêmur).
Quais as consequências da osteoporose?
Osteoporose significa a diminuição da concentração de cálcio nos ossos longos, tornando-os mais fracos. A baixa da resistência dos ossos provoca dores generalizadas e, nos casos mais graves, a ocorrência de fraturas. É muito importante o tratamento preventivo da osteoporose.
Quais são os ossos mais sujeitos a fraturas por osteoporose?
As fraturas acontecem com maior frequência na coluna, na bacia, nos punhos e nas costelas:
• Fraturas na coluna vertebral causam diminuição da estatura e dor crônica nas costas.
• As fraturas nos ossos da bacia causam consequências mais sérias, podendo limitar a capacidade de realizar as tarefas do dia a dia e, nos casos mais graves, colocar uma pessoa sob risco de morte.
Por que fraturas nos ossos da bacia ou fêmur causam riscos de morte?
O fêmur é o osso que se articula com a bacia (quadril) e termina no joelho, além de ser o maior osso do corpo humano. Essas fraturas representam alto risco para o idoso e podem ter consequências graves e fatais, pois o osso é excessivamente vascularizado, sangra muito e quase sempre exige indicação cirúrgica. Mesmo não ocorrendo a cirurgia, a fratura por si mesma pode trazer complicações. A imobilização, devida a necessidade do repouso, pode provocar no idoso problemas pulmonares e cardiovasculares. Além disso, pode ocorrer também a eliminação de êmbolos de gordura (o osso possui tecido gorduroso em seu interior, o tutano), causando uma embolia pulmonar que leva o paciente à morte.
A pessoa idosa que fica corcunda, pode ser um sinal de osteoporose?
A pessoa que fica corcunda com a idade, geralmente, possui componentes que estão relacionados a osteoporose. Por isso há maior incidência de cifose dorsal (corcunda) em mulheres da raça branca, com ocorrência de menopausa precoce. A osteoporose pode resultar em microfraturas, que caracterizam o aumento da cifose dorsal.
Se já tenho osteoporose, o que devo fazer para não piorar o quadro?
Felizmente, se você tem osteoporose, há uma grande possibilidade de viver confortavelmente, exercendo suas atividades normais. Os médicos especializados neste assunto recomendam alguns ajustes no estilo de vida que podem ser benéficos para a saúde de nossos ossos, que vale também como medidas preventivas para quem não tem osteoporose. Estes ajustes incluem:
• Exercícios regulares, que podem ser simplesmente caminhadas durante a manhã. Assim como os músculos, os ossos se tornam mais fortes com os exercícios;
• Tomar sol por pelo menos 15 minutos ao dia, de preferência também pela manhã;
• Parar de fumar;
• Diminuir a ingestão de bebidas alcoólicas;
• Evitar quedas também é muito importante. Veja se na sua casa existem tapetinhos que possam fazer você escorregar, veja se todos os corredores estão bem iluminados e se existem muitos móveis no caminho que possam te fazer cair. Torne sua casa mais segura;
• A alimentação rica em cálcio também é muito importante para a manutenção de ossos sadios. Leite, iogurte e queijo ingeridos diariamente podem fornecer a quantidade de cálcio necessária para a proteção adequada de nosso esqueleto. Quando a sua alimentação não tiver a quantidade diária necessária de cálcio, alguns suplementos de cálcio podem ser utilizados.
Por que o sol ajuda na prevenção da osteoporose?
A luz do sol é fonte de vitamina D, que ajuda na fixação do cálcio nos ossos. Níveis normais de vitamina D no sangue são importantíssimos para a saúde dos ossos. A vitamina D não está presente na maioria dos alimentos e a principal fonte para nosso organismo é a fabricação de vitamina D na pele do nosso corpo exposta a luz do sol. Recomendamos que todos tomem sol por, mais ou menos, 15 a 20 minutos, entre 10 horas e meio-dia, pelo menos três vezes por semana, com roupa adequada (braços e pernas expostos).
Qual a quantidade de cálcio ideal para nossa alimentação diária? Em que alimentos podemos encontra-lo?
De acordo com a Organização Mundial da Saúde (OMS), a quantidade de cálcio necessária por dia, varia de 300 mg a 1.300 mg por pessoa, dependendo da idade:
• As mulheres dos 19 anos até a menopausa devem consumir 1000 mg/dia de cálcio;
• Já na pós-menopausa, a taxa aumenta para 1300 mg/dia (a mesma recomendada para crianças e adolescentes na faixa etária de 10 a 18 anos);
• Homens, de 19 a 70 anos a dose diária recomendada é de 1.000 mg/dia e acima de 70 anos, 1.200 mg/dia.
A principal fonte de cálcio é o leite e seus derivados. Bebidas a base de soja normalmente são enriquecidas com mais cálcio. Fique atento as informações nutricionais dos rótulos nas embalagens. Abaixo alguns exemplos de alimentos, com a quantidade e respectivo valor em cálcio.
Alimentos x Quantidade X Cálcio(mg)
• Leite integral não suplementado: 1 copo (200 ml) - 228 mg
• Leite desnatado não suplementado: 1 copo (200 ml) - 246 mg
• Leite de soja: 1 copo (200 ml) - 80 mg
• Leite de cabra: 1 copo (200 ml) - 380
• Queijo minas fresco: 1 fatia (30 g) - 205 mg
• Queijo prato: 1 fatia fina (15 g) - 126mg
• Queijo parmesão: 1 colher de sobremesa (10 mg) - 114 mg
• Requeijão: 1 porção (20 g) - 113mg
• Coalhada: Pote (200 g) - 130 mg
• Iogurte: 1 pote (200 ml) - 240 mg
• Espinafre: 2 colheres de sopa (60 g) - 47
• Couve-manteiga: 3 colheres de sopa (36 g) - 73 mg
• Escarola: 3 colheres de sopa (36 g) - 29 mg
• Agrião: 1 prato de sobremesa (20 g) - 24 mg
• Brócolis: 3 colheres de sopa (36 g) - 37mg
• Sardinha: 1 porção (30 g) - 86 mg
• Ostras: 1 porção (240 g) - 235 mg
• Peixe: filé ou posta - 50/60 mg
• Batata assada: 1 unidade média - 115 mg
• Feijão de soja cozido: 1 xícara - 175 mg
• Laranja: 1 unidade - 96 mg
• Mamão: 1 unidade média - 62 mg
• Melancia: 1 fatia grande - 22 mg
Existe algum medicamento para tratar a osteoporose?
Seu médico pode receitar suplementos de cálcio, vitamina D e outras medicações. Entre estas medicações, pode estar incluído o hormônio feminino chamado estrógeno. Esta forma de tratamento chama-se terapêutica de reposição hormonal (TRH). Uma das decisões mais importantes na vida de uma mulher quando chega a menopausa é se ela deve ou não realizar a terapêutica de reposição hormonal. A TRH, ou seja, a reposição do hormônio feminino chamado estrógeno, pode ser feita na forma de comprimidos, adesivos de pele ou creme vaginal.
Em curto prazo, a reposição hormonal mostrou ser eficaz no alívio dos “calores” repentinos (fogachos), da secura vaginal e em alguns casos na melhora da parte psicológica da mulher. Em longo prazo, a TRH ajuda a manter o cálcio nos ossos prevenindo a osteoporose. Estudos científicos têm demonstrado que a TRH pode aumentar a densidade do osso e diminuir pela metade o risco de fraturas da coluna e da bacia.
Antes de tomar a decisão de iniciar a TRH, você deve conversar atentamente com o seu médico. A reposição hormonal também pode ter efeitos indesejáveis que você precisa conhecer. Para algumas mulheres, a TRH pode piorar as crises de enxaqueca, piorar crises de cólica da vesícula e aumentar a probabilidade de aparecimento de coágulo nos vasos sanguíneos.
A possibilidade de aparecimento de nódulos mamários e câncer de mama durante a TRH também deve ser discutida com o médico. De forma geral, o estrógeno é prescrito em associação com outro hormônio, a progesterona, para evitar uma estimulação muito intensa da camada interna do útero, chamada de endométrio. Todas as mulheres fazendo reposição hormonal devem realizar exames ginecológicos periódicos e mamografia anualmente.
Outras opções de tratamento da osteoporose incluem bisfosfonatos, calcitonina, raloxifeno, teriparatida, ranelato de estrôncio e denosumabe. Veja para que servem esses medicamentos:
• Bisfosfonatos: são medicamentos que inibem o desgaste dos ossos sendo utilizados tanto na prevenção quanto no tratamento da osteoporose. Foi demonstrado que os bisfosfonatos podem aumentar a densidade óssea e prevenir fraturas. Atualmente, são as medicações mais utilizadas no tratamento da osteoporose;
• Calcitonina: é um hormônio produzido na glândula tireoide, que ajuda a regular o cálcio e o funcionamento do metabolismo dos ossos. Este hormônio diminui a perda de osso e pode ser usado por meio de injeções ou spray nasal, tanto no tratamento quanto na prevenção da osteoporose. A calcitonina não é tão potente quanto o estrógeno ou os bisfosfonatos;
• Raloxifeno: é um medicamento que pertence à classe dos chamados Moduladores Seletivos dos Receptores de Estrógeno. Isso significa que o raloxifeno gera benefícios para o corpo feminino semelhantes ao do estrógeno, tanto no osso como no coração, porém, sem estimular excessivamente a mama e o útero. O raloxifeno é menos potente que o estrógeno para os ossos, porém parece proteger as mamas contra o câncer;
• Teriparatida: é um medicamento que ajuda a formar ossos e é usado sob forma de injeções subcutâneas (embaixo da pele) diariamente. Geralmente, este medicamento é usado em osteoporose mais avançada. É um medicamento formador de osso;
• Ranelato de estrôncio: é um medicamento que tem dupla ação, ou seja, impede o desgaste do osso e ajuda a formar osso novo. Sua forma de tratamento é um pó dissolvido em água, que deve ser tomado diariamente, à noite, antes de dormir;
• Denosumabe: este é um medicamento biológico para o tratamento da osteoporose. Sua utilização é na forma de injeções subcutâneas, a cada seis meses. Sua principal ação é contra o desgaste dos ossos.
Todos os medicamentos citados diminuem o risco de fratura vertebral (coluna), mas apenas os bisfosfonatos, o estrógeno, a teriparatida, o ranelato de estrôncio e o denosumabe são eficazes na diminuição de fraturas de outros ossos.
Outras medicações têm sido estudadas e desenvolvidas para a prevenção e tratamento da osteoporose. Podemos dizer que existem excelentes perspectivas; em um futuro próximo, para todos aqueles que, hoje, sofrem com a diminuição da consistência de seus ossos e a possibilidade de terem fraturas.
Estas informações são do livro MEDICINA MITOS E VERDADES (Carla Leonel). Conteúdo exclusivo.
Todos os direitos reservados. Proibida reprodução total ou parcial deste artigo e/ou imagem sem citar a fonte com o link ativo. Direitos autorais protegidos pela lei.