Sintomas e complicações do derrame: AVC isquêmico ou hemorrágico
Quais os sintomas e complicação do AVC? O que diferencia o isquêmico do hemorrágico?
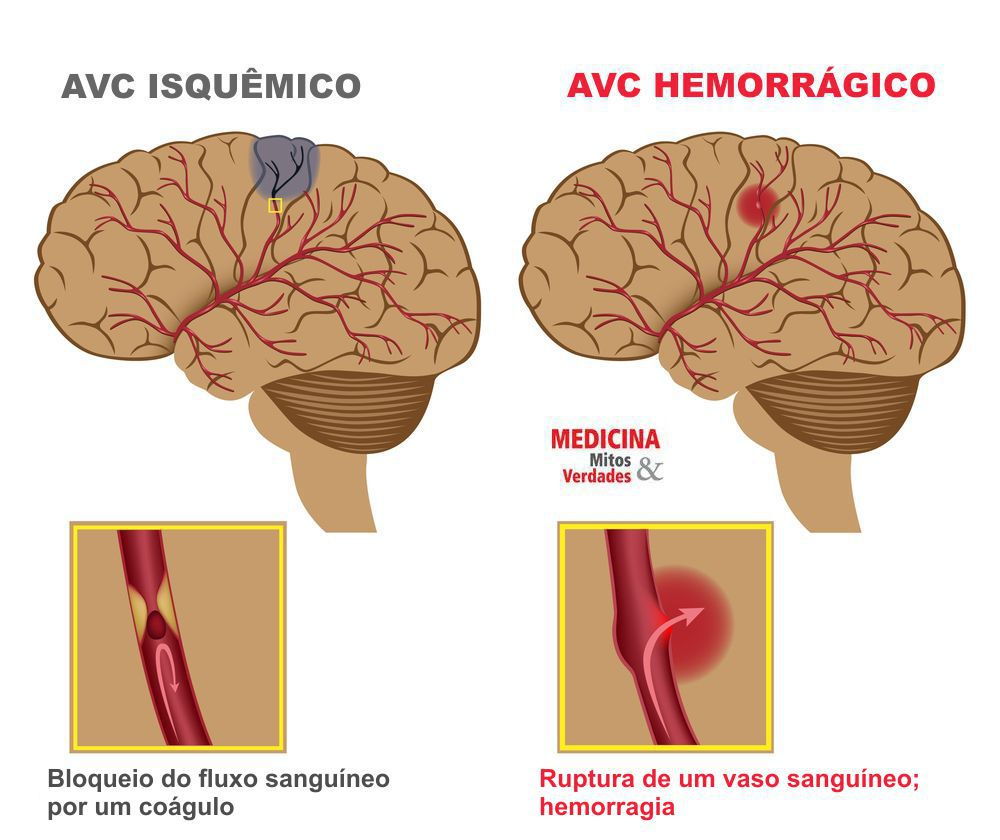
Aproximadamente 80% dos pacientes que apresentam o AVC, o apresentam na sua forma isquêmica (infarto cerebral), ou seja, por uma obstrução da circulação em uma determinada artéria. As duas principais causas mais frequentes que provocam o AVC isquêmico é o colesterol alto e a fibrilação atrial (tipo de arritmia cardíaca).
O AVC, entretanto, é popularmente chamado de "derrame", termo que, na verdade, sugere hemorragia. O AVC hemorrágico é de ocorrência menos frequente e geralmente é consequência da ruptura de um vaso sanguíneo associado a um pico de hipertensão arterial não controlada. Neste artigo vamos abordar os dois tipos de AVC.
1. AVC ISQUÊMICO
Afeta o paciente de diferentes maneiras e depende do mecanismo desencadeante.
Os sintomas que sugerem a possibilidade de um AVC isquêmico são:
• Alteração súbita da força muscular e/ou formigamento de um lado do corpo;
• Dificuldade para se comunicar;
• Alteração do comportamento;
• Perda súbita da visão ou de campo visual;
• Tontura ou desequilíbrio súbitos.
Outros sintomas também podem ocorrer de uma forma súbita, como, por exemplo, alterações da memória e da capacidade de planejar as atividades diárias, bem como a negligência. Nesta última situação, o paciente ignora objetos colocados no lado afetado, tendendo a desviar a atenção visual e auditiva para o lado normal, em detrimento do afetado.
Estes sinais podem ser temporários e fugazes (ataque isquêmico transitório), contudo devem servir de alerta para que o paciente procure assistência médica imediatamente, especialmente aqueles pacientes que apresentem fatores de risco para doença vascular.
A Fibrilação Atrial, o tipo mais frequente de arritmia, é uma causa das causas do AVC isquêmico. Como os átrios perdem a capacidade de se contrair de forma adequada, o sangue fica parado e pode ocorrer a formação de coágulos. Caso esse coágulos entrem na circulação sanguínea, podem obstruir as artérias do cérebro provocando o AVC isquêmico.
A fibrilação Atrial afeta 2, 5% da população mundial e estima-se que até 10% dos idosos acima de 75 anos possuam a doença. Leia mais sobre este assunto clicando: Tipos de taquicardia e gravidade
2. AVC hemorrágico
O AVC hemorrágico difere do AVC isquêmico em alguns pontos importantes, como, por exemplo, na tendência a ocorrer em pessoas mais jovens e no maior risco de mortalidade.
Os sintomas mais frequentes do AVC hemorrágico são:
• Dor de cabeça de forte intensidade;
• Náuseas e vômitos, que aparecem, geralmente, de forma mais súbita do que no AVC isquêmico.
Os sintomas estão, as vezes, relacionados com esforços e podem piorar rapidamente devido ao aumento da pressão intracraniana, levando ao coma. Associada a estes sintomas, frequentemente é observada rigidez na região da nuca .
Nos pacientes com hematoma, os déficits neurológicos, como a alteração súbita da força muscular e/ou formigamento de um lado do corpo, também podem estar presentes desde o início do quadro clínico.
As complicações não ocorrem em todos os pacientes e dependem do tipo de AVC, de sua gravidade e das condições clínicas do paciente.
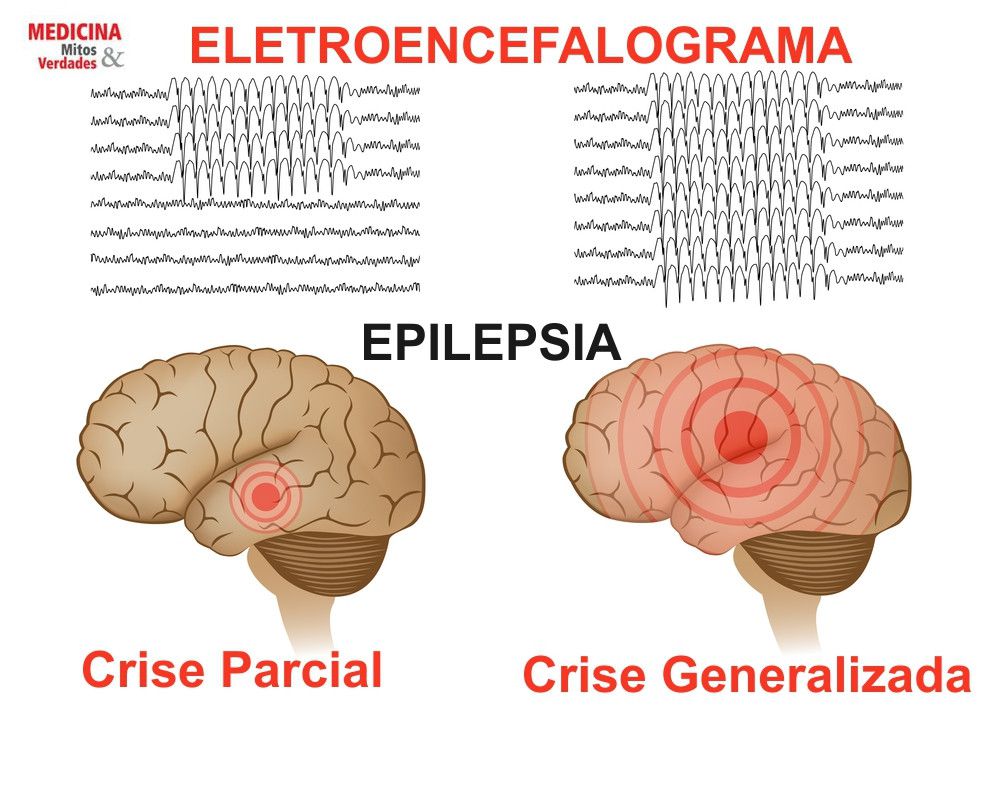
Entre as complicações mais frequentes estão o edema (inchaço) cerebral, crises epiléticas (convulsão ), depressão, úlceras de decúbito (feridas na pele decorrentes da imobilidade), infecções e tromboses.
Com tratamento adequado muitas destas complicações podem ser prevenidas ou controladas.
Infelizmente as células do cérebro (neurônios) não são capazes de se regenerar, como acontece em alguns outros órgãos, o que significa que não existe tratamento medicamentoso ou cirúrgico capaz de reverter os efeitos do AVC após a fase aguda da doença.
3. Sequelas do AVC
As sequelas variam de acordo com a área do cérebro que sofreu a hemorragia ou a falta de circulação (isquemia). A lesão da área motora produz deficiências motoras, a mesma correlação ocorrendo na área visual, da linguagem, da coordenação motora, etc.
Na maioria dos casos, entretanto, os pacientes podem recuperar muitas de suas habilidades, quer espontaneamente, quer através de programas de reabilitação.
4. ATENDIMENTO ANTES DE 4 HORAS DO INÍCIO DOS SINTOMAS EVITA COMPLICAÇÕES E SEQUELAS DO AVC
O neurologista Prof. Dr. Milberto Scaff revela que atualmente existe um processo para dissolver o coágulo, chamado de trombólise, e que deve ser usado na fase aguda de um AVC isquêmico para a reversão do déficit neurológico.
Para o sucesso do procedimento o paciente deve chegar ao pronto-socorro, o mais breve possível, e o diagnóstico de AVC feito em até 4h30 do início dos sintomas.
Essa técnica leva a uma melhora significativa do déficit neurológico em uma grande porcentagem dos casos, com menor incapacidade nas atividades da vida diária. Em uma pequena porcentagem dos casos, pode ocorrer risco de sangramento, que pode ser inclusive fatal.
Por isso, todo paciente com instalação súbita de déficit motor, sensitivo, desvio da face, dificuldade para falar ou perda visual deve ser encaminhado ao pronto-socorro para avaliação neurológica de urgência. O médico emergencista poderá avaliar o quadro e, se for compatível com o diagnóstico de AVC, uma avaliação neurológica deve ser feita imediatamente para início do tratamento com trombólise (dissolução) do trombo cerebral.
A trombólise pode ser feita por medicações endovenosas ou em casos muito específicos, através de um cateter com quebra do trombo, um processo chamado trombólise mecânico. Esse procedimento assemelha-se ao cateterismo cardíaco e apresenta baixo risco de complicações.
Palavras em azul são links que te direcionam ao assunto em questão. Clique para ler. Veja também matérias relacionadas:
• Aneurisma cerebral: causas, sintomas e tratamento
• Nova técnica para diagnóstico precoce do aneurisma cerebral
Clique no link e leia mais artigos na categoria de NEUROLOGIA
Este conteúdo faz parte do livro e site MEDICINA MITOS E VERDADES (Carla Leonel) - Editora CIP. Capítulo de Neurologia. Médico responsável Prof. Dr.Milberto Scaff - Professor Titular de Neurologia da Faculdade de Medicina USP.
Todos os direitos reservados. Proibida reprodução total ou parcial deste artigo e/ou imagem sem citar a fonte com o link ativo. Direitos autorais protegidos pela lei.