Pé diabético e amputação
O pé diabético é uma das complicações mais frequentes do diabetes e a maior causa de amputações. Segundo dados do Ministério da Saúde, 70% das cirurgias de amputações no Brasil tem como causa o diabetes mal controlado.
Leia artigo completo sobre As complicações do diabetes
O que é o pé diabético
Pé diabético é uma complicação crônica do diabetes mellitus, caracterizando-se por infecção, ulceração e/ou destruição dos tecidos profundos, devido a anormalidades neurológicas e a doença vascular periférica nos membros inferiores.
Causas do pé diabético
O descontrole constante das taxas de glicose no sangue, altos níveis de triglicérides e a obesidade, com o passar do tempo, afetam os nervos periféricos caracterizando a doença vascular periférica (má circulação das extremidades/membros inferiores) e a neuropatia diabética.
Devido aos problemas vasculares (circulação deficiente), o sangue não chega totalmente oxigenado as extremidades afetando os nervos (neuropatia). Os nervos são feixes de fibras nervosas que se comunicam com o cérebro enviando mensagem de estímulos e sensibilidade, como a dor, a temperatura (quente/frio) etc. A neuropatia diabética, a princípio, provoca excesso de sensibilidade, tornando as dores muito intensas mesmo com pouco estímulo. Com a progressão da doença e os danos nos nervos, ocorre a redução da sensibilidade ou mesmo, a perda total. Desta forma, os pés ficam mais sujeitos a ferimentos sem que o paciente sinta a lesão.
Sintomas do pé diabético
Os sintomas no início são formigamento, sensação de queimação e/ou dor na planta dos pés. Em estágio mais avançado, os pés se tornam frios e ocorre a perda progressiva da sensibilidade. Nesta fase, o paciente diabético pode queimar a sola do pé em um chão quente, por exemplo, sem ter a percepção da temperatura. Essa redução da sensibilidade é um dos fatores de risco que leva a amputação.
Consequências do pé diabético
Com já explicado, com a perda da sensibilidade, os pés ficam mais sujeitos a ferimentos sem que o paciente sinta a lesão. Devido a má circulação, a cicatrização se torna mais lenta, provocando feridas, ulcerações (feridas abertas) que podem evoluir para infecções e destruição de tecidos profundos (gangrena). Caso o pé não seja amputado pode ocasionar infecção generalizada e levar o paciente à morte.
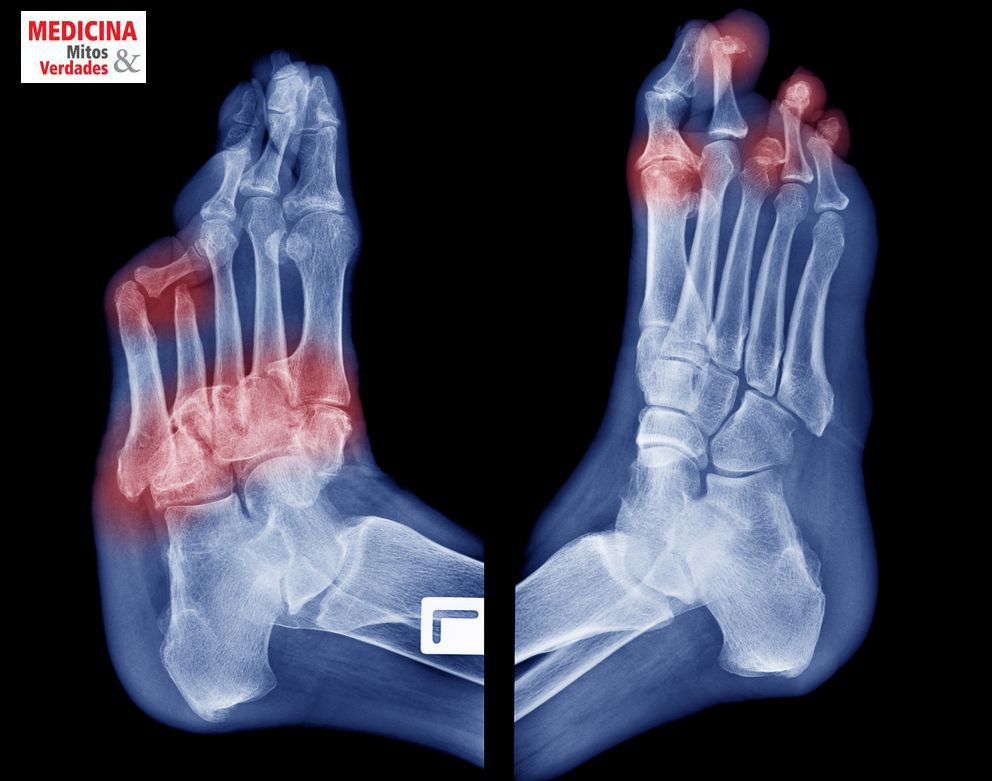
Aspecto do pé diabético
O pé diabético tem seu formato alterado, a pele é seca apresentando rachaduras, calos e feridas.Os danos nos nervos e a pressão excessiva por ter que aguentar o peso do corpo modifica o formato dos pés, assim como dos dedos. Também ocorre a diminuição da produção de óleo e umidade, o que torna a pele seca favorecendo as rachaduras, calos e feridas.
Em estágio mais avançado, é possível observar feridas e ulcerações com problema de cicatrização e o paciente, normalmente, apresenta insensibilidade no local.
Prevenção e cuidados com os pés
Veja algumas dicas importantes da Sociedade Brasileira de Diabetes para cuidar e prevenir as consequências dos pés diabéticos. Atitudes simples como examinar diariamente os pés podem prevenir complicações. No caso dos diabéticos, o menor machucado pode infeccionar e evoluir facilmente para um caso grave de gangrena, correndo o risco de amputação.
Examine seus pés todos os dias: unhas, frieiras, bolhas, calos e ferimentos precisam de tratamento imediato.
Após o banho: seque os pés com uma toalha macia, especialmente entre os dedos e ao redor das unhas, mas sem esfregar.
Corte das unhas: lave e seque bem as unhas antes de cortá-las. O formato deve ser quadrado, com as laterais arredondadas. Não tire a cutícula e nem corte os calos. Também não use qualquer tipo de abrasivos. Prefira um profissional treinado para cuidar dos seus pés. Caso você opte por fazer sozinho, use uma tesoura de ponta arredondada ou alicate.
Hidratação: hidrate bem os pés. Não passe o hidratante entre os dedos para evitar a umidade que favorece a proliferação de microorganismos e infecções.
Meias: use sempre meias de algodão. Esqueça as de tecido sintético, com as de nylon.
Sapatos: não insista em usar sapatos comuns. Seu médico irá indicar calçados terapêuticos especiais. O ideal são sapatos fechados, macios e com solado rígido para oferecer firmeza no andar. As mulheres que gostam de salto, não devem ultrapassar os 3 cm de altura, preferir os de formato quadrado. Ao comprar um sapato, evite os de couro sintético, de plástico, com saltos altos ou sandálias que deixam os pés desprotegidos. Use os sapatos novos apenas 1 hora por dia até que estejam macios.
Calos: Calos não tratados podem transformar-se em úlceras (feridas abertas). Por isso, jamais corte os calos você mesmo, nem use agentes químicos que podem queimar a pele. Também não deixe que a pedicure "dê um jeitinho". A avaliação médica e a indicação de um bom podólogo é a postura mais indicada.
Pedra pomes: o uso diário de pedra pomes está liberada para manter os calos sob controle. O ideal é que a pele esteja ainda úmida e que você aplique um creme hidratante, indicado pelo seu médico, logo depois do uso.
Úlceras (feridas abertas): as úlceras ocorrem mais frequentemente na planta do pé ou embaixo do dedão. Quando aparecem nas laterais, geralmente é o sapato que está inadequado. O tratamento pode ser feito com a limpeza e o uso de proteções especiais para os pés, mas pode exigir também a ação de um cirurgião vascular, caso a circulação esteja muito ruim.
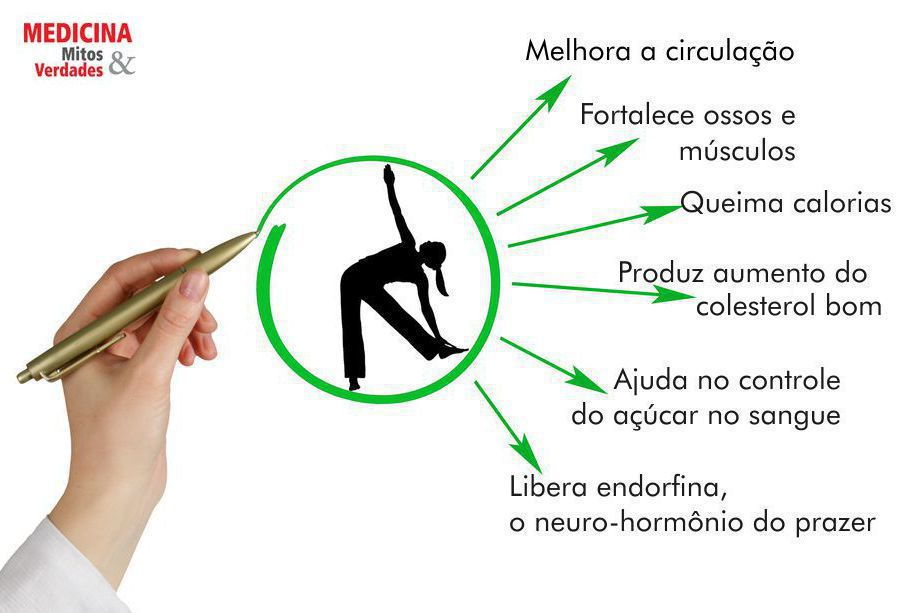
Atividades físicas: os exercícios são ótimos para a circulação, mas devem ser evitados caso você esteja com feridas em tratamento nos pés.
Nunca esqueça: algumas feridas não doem, mas devem ser avaliadas imediatamente. Desprezá-las pode abrir as portas para infecções e levar até a perda de um membro
Tratamento
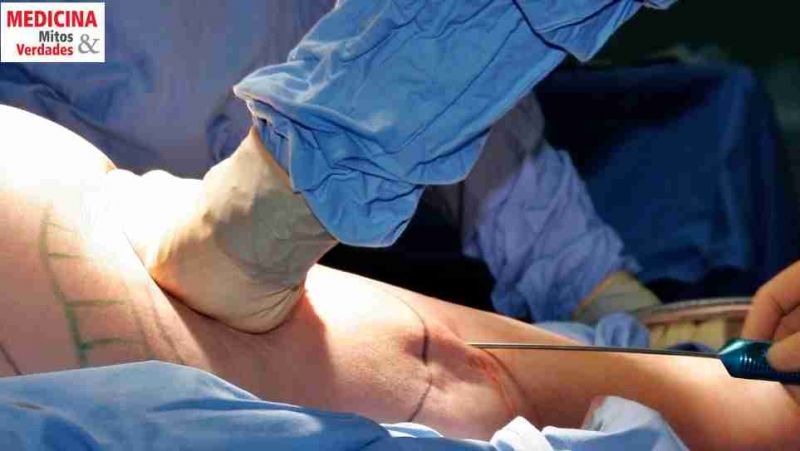
O tratamento do pé diabético é multidisciplinar, com cirurgião vascular, endocrinologista e ortopedista. O papel do ortopedista no tratamento é orientar a colocação de imobilizações gessadas, quando houver indicação, como, também, promover a correção cirúrgica, com o intuito de se evitar a progressão da ferida. E, por fim, impedir a progressão das deformidades.
Modernamente tem-se utilizado a terapia por ondas de choque, que consiste no bombeamento de ondas ultrassônicas, que provocariam o aumento da vascularização local, facilitando assim a cicatrização.
O especialista em podiatria clínica, Antonio Rangel, referência no tratamento de feridas e pé diabético, sugere para feridas e lesões um curativo chamado Membracel: “este curativo é capaz de substituir temporariamente e pele humana, promovendo a rápida regeneração de lesões causadas por queimaduras, úlceras de membros inferiores ou em qualquer outra situação onde ocorra a falta de epiderme ou da derme”, explica Rangel.
DÚVIDAS FREQUENTES SOBRE AMPUTAÇÃO
Como é a recuperação do paciente que teve um membro amputado? É verdade que ele continua a senti-lo, mesmo após a amputação? Por quanto tempo demora esta sensação?
A recuperação vai depender do tipo de amputação, local acometido e extensão. Em geral, a recuperação é boa. A tecnologia das próteses em amputados tem evoluído muito. Após a cirurgia, pode permanecer uma dor no local que foi realizado a amputação, dando o nome de "membro fantasma". Essa dor pode variar, mas, em geral, dura de 6 a 12 meses.
Além do diabetes, em que situações se torna necessária a amputação de um membro?
A amputação é o último recurso do médico; procura-se sempre preservar o funcionamento normal dos membros. Contudo, na prática ortopédica indica-se a retirada de um ou mais membros em casos de infecções, tumores osteomusculares, fraturas que lesem vasos ou nervos, grave lesão ou insuficiência vascular com prejuízo da irrigação de partes moles (como nervos e músculos) ou, mais raramente, em casos de deformidades congênitas. Os membros mais expostos as amputações são os inferiores, ou seja, as pernas.
A não amputação pode ocasionar uma infecção generalizada e levar o paciente ao óbito. Nas situações que, infelizmente, necessitem de amputação, deve-se utilizar técnicas apropriadas, visando facilitar a colocação de próteses (instrumentos que substituem o membro amputado).
Leia matérias relacionadas:
• Tipos de diabetes: causas e sintomas
• Alimentação para prevenção e controle do diabetes
• O que é hiperglicemia? causas, sintomase consequências
Fontes: Capítulo de endocrinologia e ortopedia do livro Medicina Mitos e Verdades (Carla Leonel). Médicos responsáveis Prof. Dr. Alfredo Halpern e Prof. Dr. Moises Cohen. Podiatria clínica Antonio Rangel, Sociedade Brasileira de Diabetes.
Todos os direitos reservados. Proibida reprodução total ou parcial deste artigo e/ou imagem sem citar a fonte com o link ativo. Direitos autorais protegidos pela lei.